糖尿病の妊婦が分娩する場合、正常分娩に伴うリスク以外にも新たなリスクが発生します。
無痛経腟分娩のための硬膜外麻酔の使用や、帝王切開が必要な場合の麻酔のリスクについて、麻酔科医と産科医とコミュニケーションをとり、最適な分娩計画や麻酔方法を決定することが大切です。
また、分娩前の麻酔科医の評価は重要です。

糖尿病の妊婦さんは気道確保が難しく、特に1型糖尿病の若い患者さんは難しいです。そのため、麻酔科医は分娩前の妊娠36週頃に気道の評価を行い、硬膜外麻酔による無痛分娩や帝王切開など、全身麻酔を避けた分娩管理を提案することが多い為、施術の方法について事前に相談しておくことをお勧めします。
妊婦さんは仰臥位では子宮が大きくなるため仰臥位低血圧になりやすく、特に帝王切開の局所麻酔(脊髄くも膜下麻酔、硬膜外麻酔)後は注意が必要です。そのため、自律神経障害のある妊婦さんは、降圧剤に十分反応しないことがあるので、自律神経障害がある際には、それに応じて分娩計画を相談してください。
その他、 糖尿病のある妊婦さんの分娩時の血糖コントロールは、妊娠中よりも困難ですので、経腟分娩を選択した場合、痛みのために血中カテコールアミン濃度が上昇し、インスリンの効き目が低下します。しかし、無痛分娩により陣痛が長引くと、飲食を控えることで、さらに血糖値をコントロールすることが難しくなることがあります。したがって、硬膜外麻酔による無痛分娩の利点と欠点を麻酔科から聞き、担当医と話し合いの上、帝王切開を選択する場合は手術室到着前の血糖コントロールを調整する必要があります。
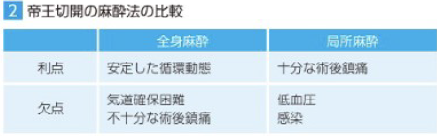
糖尿病妊婦さんの分娩計画を決定する際に、硬膜外麻酔による無痛分娩と帝王切開の麻酔の利点と危険性を共有してもらい、自分自身に最も合った安全な分娩を実現することが望まれます。
日本糖尿病・妊娠学会 編集 「妊婦の糖代謝異常診療・管理マニュアル第3版」 MEDICAL VIEWより転載 一部改変



