妊娠中は、赤ちゃんの健康を守るために、胎児モニタリングが重要です。
母体に糖尿病や妊娠糖尿病などの糖代謝異常がある場合、周産期死亡率は一般集団に比べて高くなります。そのため、陣痛が始まる前に胎児の異常を発見するための胎児監視法が開発されています。
胎児心拍数モニタリングは一般的に用いられている方法ですが、母体の糖代謝に伴う異常の影響を受けることがあります。したがって、母体の代謝も考慮する必要があります。
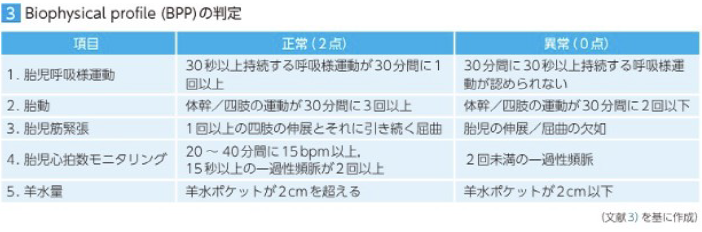
胎児の健康状態は、胎動カウント、ノンストレステスト(NST)、収縮ストレステスト(CST)、生物物理学的プロファイル(BPP)、ドップラー法などの方法で評価することができます。
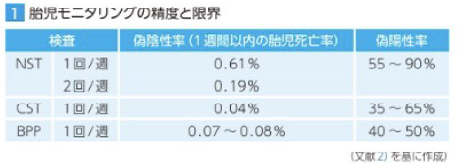
これらの評価は適切な時期、間隔で行われ、NSTが反応的であれば、1週間以内の胎児死亡は稀です。しかし、NSTが非反応であっても胎児が健康である確率は高いので、胎児の健康状態の判断には注意が必要です。
ハイリスク妊娠の管理上、NSTを週2回実施することは妥当であり、どの検査でも1週間以内の胎児死亡率は低く、CSTが最も低く、次いでBPP、NSTとなります。これらの評価は通常、妊娠32週から34週で開始されますが、他の危険因子が存在する場合はより早く開始されます。
糖尿病(DM)合併妊娠や妊娠糖尿病(GDM)の女性における胎児心拍数モニタリングは、一般的な読み取り方法と変わりません。しかし、母体に妊娠高血圧腎症、羊水欠乏症、胎児発育遅延などの合併症がある場合、モニタリングパターンが悪化することがあります。また、母体にケトアシドーシスなどの重度の糖代謝異常があると、乳児にアシドーシスが起こり、胎児心拍モニタリングに酸欠変化が生じることがあります。
このような場合、母体の代謝を速やかに改善することが、乳児のモニタリングパターンも改善することになります。
胎児心拍数モニタリングは、胎児心拍数と子宮収縮を記録することで解読されます。心拍数の基準値は10分の枠内であり、少なくとも2分間はほぼ一定です。正常範囲は110~160bpmで、ベースラインは迷走神経の発達の影響を受けて胎児の発育とともに徐々に減少します。ベースラインでの細かい変動が評価され、平坦でほぼ直線的なものを欠測といいます。15bpm以上、15秒~2分の一過性の頻脈は、NSTで20分間に2回以上発生すると反応性があると判断されます。
一過性徐脈はパターンにより、早期発症、遅延発症、変動性、遷延性の4種類に分けられます。
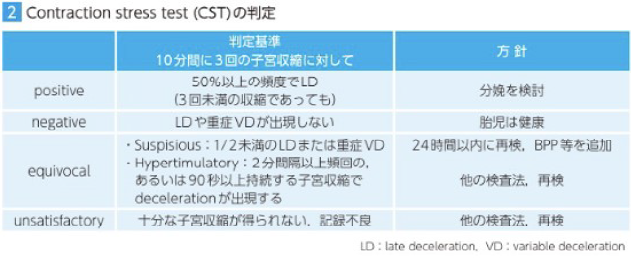
早期発症の一過性徐脈は頻度が少なく、病的な意義はありません。遅発性一過性徐脈は、早期一過性徐脈と同様のパターンを示しますが、急性胎児低酸素症で見られます。一方、変動性一過性徐脈は、心拍数の急降下があり、子宮収縮ごとにパターンが異なります。
結論として、胎児心拍数モニタリングは、糖代謝異常を合併したようなハイリスク妊娠の管理には不可欠なツールです。胎児の異常を早期に発見することで、母親と赤ちゃんの両方の転帰を改善するために適切な介入を行うことができます。
日本糖尿病・妊娠学会 編集 「妊婦の糖代謝異常診療・管理マニュアル第3版」 MEDICAL VIEWより転載 一部改変



