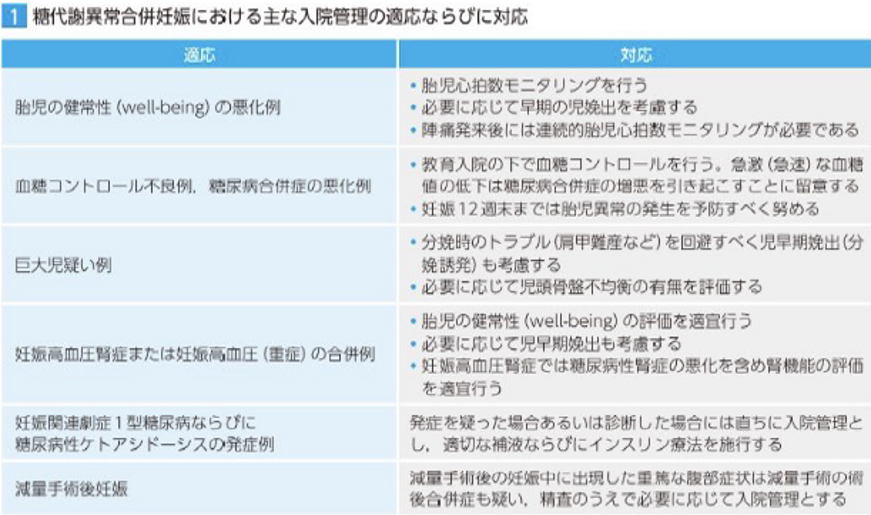
糖代謝異常合併妊娠の入院管理の主な適応は以下の通りです。
胎児の健康状態の悪化
妊娠32週以降は、胎児の健康状態を適宜評価し、悪化が懸念される場合は入院管理を行います。糖代謝異常合併妊娠では、胎盤機能不全が起こりやすく、胎児機能不全が起こりやすいです。また、胎児突然死が起こることもあります。正常な妊婦と比較して、胎児の健康状態を慎重に評価し、必要であれば入院治療下で胎児心拍数のモニタリングを行います。胎児機能不全の場合は、早期分娩が必要となる場合があります。
血糖コントロール不良と糖尿病合併症の悪化
糖尿病合併妊娠では、妊娠初期の血糖コントロールが良好であれば、胎児異常の発生を防ぐことができます。この時期の血糖コントロールが不良の場合、血糖コントロール不良による血糖値の急激な低下により、糖尿病合併症、特に失明に至る重症網膜症の増悪を招く可能性があります。教育入院のもと、慎重な血糖コントロールが必要です。妊婦さん、特に糖尿病専門医に妊娠を認められていない方は、透析や失明に至ることもあります。入院管理下での慎重な血糖コントロールが必要です。早期の妊娠終了が必要な場合もあります。新生児を管理できる3次医療病院での管理が適切です。
巨大児が疑われる症例
糖代謝異常を合併した妊娠では、胎児の成長が促進されるため、体重超過の乳児が発生しやすくなります。巨大児は、肩甲難産などの分娩トラブルを起こしやすいです。トラブルを避けるために、早期分娩(陣痛誘発)を考慮する必要があります。推定胎児体重は10%程度の誤差があるとされており、推定体重が3,600g以上の場合は巨大児の可能性を考慮する必要があります。頭骨骨盤のアンバランスが疑われる場合は、骨盤X線撮影を行うことがあります。明らかな頭骨骨盤のアンバランスがない場合は、経膣分娩を行います。
妊娠高血圧症候群の妊婦さんも、入院管理を行う必要があります。
妊娠に関連した劇症1型糖尿病や糖尿病性ケトアシドーシスは、直ちに入院して治療する必要があります。
50年前、糖尿病合併妊娠の予後は悪く、胎児や新生児の死亡が高率でした。しかし、インスリン療法の導入と血糖値の自己測定により、周産期の予後は大きく改善されました。そのため、血糖コントロール不良ですぐに入院治療が必要な妊婦は、現在ではほとんどいません。 25年前は、糖代謝異常合併妊娠(糖尿病合併妊娠、妊娠糖尿病)では胎盤不全や胎児機能不全の発生率が高いため、妊娠37週(または36週)以降の管理入院(+早期出産)が適切という意見もありました。しかし、血糖自己測定やインスリン療法の導入により、血糖コントロールが良好であれば、妊娠40週以降でも正常妊婦と同様に外来で陣痛の発現を待つ施設が増えてきました。 しかし、予後不良の糖代謝異常を合併した妊娠は、まだまだ頻繁に起こります。このような場合、周産期を良好にするために早期の入院が必要となります。
日本糖尿病・妊娠学会 編・著:糖尿病治療ガイド 202 0-2021. 文光堂.東京.2020より転載 一部改変



