妊娠中、グルコース代謝の異常は、新生児の先天性異常のリスクを高めます。どの臓器も影響を受ける可能性がありますが、先天性心疾患のリスクが最も高くなります。また、多発性先天異常のリスクも高くなります。日本では新生児の先天異常の発生率は2%程度ですが、妊娠前に母体に糖代謝異常があると3~10倍程度になることもあります。
妊娠中に初めて糖代謝異常が診断される妊娠糖尿病(GDM)では、先天異常の発生頻度は1.2~1.3倍にしかならず、一般人と比べてほとんど差がありません。また、肥満の妊婦さんは先天異常のリスクが高くなります。 妊娠初期に血糖値が高いと、先天異常の発症につながる可能性があります。
妊娠3週から8週にかけてに時期はほぼすべての臓器が形成されるため器官形成期といわれます。動物実験では、高血糖による過剰な酸化ストレスが細胞の分化を障害し、異常発生につながる可能性があることが示されています。先天性異常は体のあらゆる部位に起こる可能性がありますが、中枢神経系、心血管系、筋骨格系に起こりやすいとされています。 先天性異常は体のどの臓器にも影響を及ぼす可能性があります。
1型糖尿病の母親から生まれた乳児の先天性心疾患のリスクは、一般集団の6倍と言われています。近年、心エコーによる先天性心疾患の診断が改善され、診断率が向上しています。糖代謝異常の母親から生まれた乳児の先天異常として知られる尾部退行症候群は、近年の妊娠中の糖尿病管理の進歩により、発生頻度が減少しています。
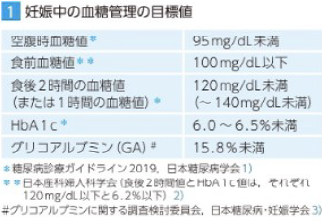
妊娠中は、母子の健康を守るために、血糖値を厳密にコントロールすることが重要です。低血糖を避けつつ、巨大化や形態異常を回避するために、血糖値を正常妊婦の血糖値にできるだけ近づけることが目標です。食事療法や運動療法で目標値を達成できない場合は、インスリン療法を行います。管理目標は、空腹時血糖値95mg/dL未満、食後2時間血糖値120mg/dL未満、HbA1c6.0~6.5%未満です。
ただし、糖尿病を長く患っている若い患者さんでは、血管合併症による低血糖リスクに配慮した管理が必要です。 糖尿病は、1型糖尿病、若年性糖尿病、2型糖尿病の3つに分類されます。
1型糖尿病は通常インスリン強化療法を必要とし、若年性糖尿病はインスリン療法を必要とする場合としない場合があります。
2型糖尿病が最も多く、妊娠前から経口血糖降下剤を使用することができますが、安全性を考慮し、速やかにインスリン療法に切り替える必要があります。血糖値の自己測定(SMBG)が用いられますが、補完的な中期モニタリング指標としてHbA1cとグリコアルブミン(GA)が一般的に用いられます。
日本糖尿病・妊娠学会では、正常妊娠時の基準値をHbA1cで4.4%~5.7%、GAで11.5%~15.7%と設定しています。 HbA1cは過去1~2ヶ月間の血糖コントロールを反映しますが、周産期という限られた期間での前向きな管理には適さない場合があります。短期的な血糖値の変化(2~3週間)を示すGAは、HbA1cよりも実用的であると考えられます。
目標は、新生児合併症が有意に増加しないGAを正常範囲(15.7%以下)に維持することです。 インスリン療法は、インスリン依存症や重篤な合併症のあるハイリスク妊娠の管理に使用されます。超速効型や基礎インスリンなどのアナログインスリン製剤が使用されるようになりました。
日本人は欧米人に比べてインスリンの使用量が非常に少ないので、比較的安全といわれています。妊娠の進行に伴い必要なインスリンの量は変化するので、インスリン療法の管理目標は個別に設定する必要があります。
妊娠糖尿病・妊娠学会 編集 「妊婦の糖代謝異常診療・管理マニュアル第3版」MEDICAL VIEWより転載一部改変



