インスリン治療は適切な血糖推移へ管理を行い、母親と赤ちゃんの両方の合併症を予防するために、妊娠中に使用されます。
妊娠糖尿病や2型糖尿病の女性では、適切な食事療法を行っても血糖値が高い場合、追加インスリンが必要になることがあります。
1型糖尿病やインスリン分泌が低下している女性では、基礎インスリンと追加インスリンの両方が必要になります。
糖代謝異常は、妊娠高血圧症候群、巨大児、新生児低血糖など、妊娠中の合併症につながる可能性があります。
インスリン治療は、これらの合併症のリスクを低減するのに役立ちます。
インスリンは、私たちの血糖値の調節を助けるホルモンです。糖尿病患者さんに使用できるインスリンにはさまざまな種類があり、その働きも異なります。
食後の血糖値をコントロールするタイプもあれば、食間の血糖値を維持するのに役立つタイプもあります。
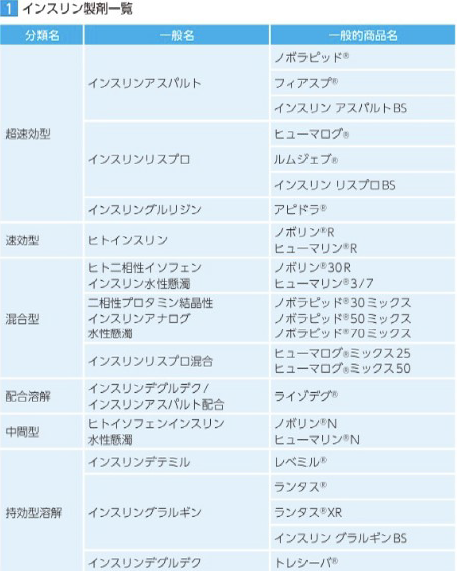
インスリンには、速効型インスリンと持効型インスリンの2種類があります。
超速効型インスリン(ヒューマログ、ノボラピッド)は、食後の血糖値をコントロールするために食前に使用します。次の食事の前に低血糖を起こすことがあるので、慎重に服用する必要があります。
超超速効型インスリン(フィアスプ)は、食事の直前に服用できる新しいタイプの超速効型インスリンで、超速効型インスリンよりも効き目が早く、持続時間も短いです。
持効型インスリン(ヒューマリンR、レベミル)は、食間と夜間の血糖値を維持するために使用されます。持効型インスリンには、中間型インスリンと徐放性インスリンの2種類があります。徐放性インスリンは、中間型インスリンよりも新しく、効果が安定しているため、夜間の低血糖の原因となることがあります。
混合型インスリンは、速効型または超速効型インスリンと中間型インスリンの組み合わせです。食事時間が不規則な糖尿病患者さんや食事量が不安定な患者さんに使用されます。ただし、糖代謝異常のある妊婦さんには適さない場合があり、強化インスリン療法への切り替えを検討する必要があります。
糖尿病で妊娠中の方は、担当医と協力して、自分に合ったタイプのインスリンを選ぶことが大切です。
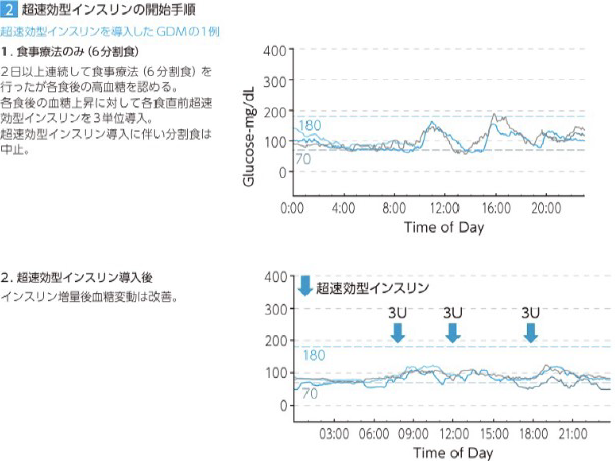
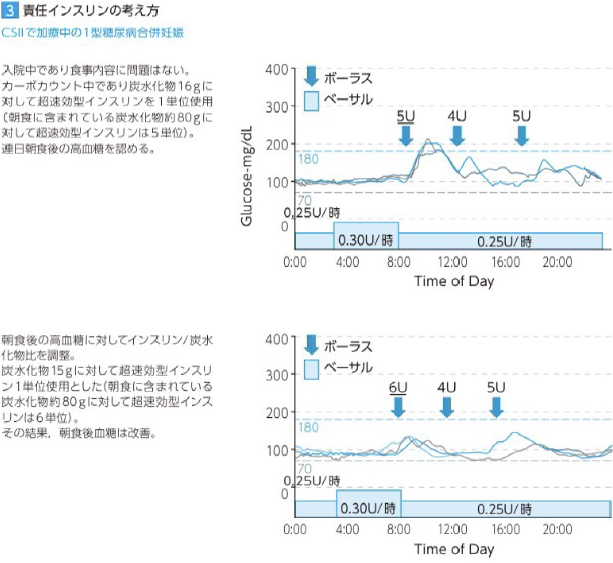
持続皮下インスリン注入法(CSII)は、糖尿病患者の血糖値のコントロールを助ける治療法です。基礎インスリン(1日1回)と食前追加インスリンの両方を、皮下に挿入した小さなチューブから注入します。基礎インスリンの注入量は1時間ごとに調整することができ、体内のインスリンの自然な分泌をよりよく再現することができます。この治療法は、1型糖尿病患者さんにおいて、低血糖の程度が軽く、血糖コントロールが改善されることが示されています。
センサーオーグメンテッドポンプ(SAP)は、インスリンポンプに連続グルコースモニタリング(CGM)機能を組み込んで血糖値をコントロールする治療法のひとつです。これにより、人々はリアルタイムで血糖値を追跡することができます。SAPは、1型糖尿病患者において、血糖コントロールを改善し、重度の低血糖事象を減少させることが示されています。
妊娠糖尿病・妊娠学会 編集 「妊婦の糖代謝異常診療・管理マニュアル第3版」MEDICAL VIEWより転載一部改変



